杰伊·H·胡夫纳格尔等美国马里兰州贝塞斯达市国立糖尿病、消化和肾病研究所消化疾病和营养分部肝病研究组等。戊型肝炎(已知的第5型人类病毒性肝炎)很可能是全球急性肝炎和黄疸最常见的原因。然而,在美国和其他发达国家,戊型肝炎不常见,并且其在导致肝病中的作用尚未得到充分确定。1980年,该疾病首次被鉴定为“流行性、非甲非乙型肝炎”(一种与甲型肝炎相似的感染性水传疾病,在发展中国家常见,但在其他地区罕见)。
3年后,米哈伊尔·巴拉杨用免疫电子显微镜检查自己的粪便样本(他自己服用感染性物质后预先收集),观察到了戊型肝炎病毒(HEV)。随后有人利用从实验性感染的食蟹猴获取的胆汁样本对该病毒基因组进行了分离和测序。
对HEV RNA的测序允许(人们)对其进行进一步的鉴定和开发抗HEV抗体的检测(方法)。灵敏的酶联免疫(吸附)测定显示,抗HEV抗体在美国和其他发达国家是常见的,并且在几种哺乳动物物种(特别是猪)中观察到抗体阳性率高。1997年,有人辨别出一种猪HEV毒株,并将其归类为基因3型。
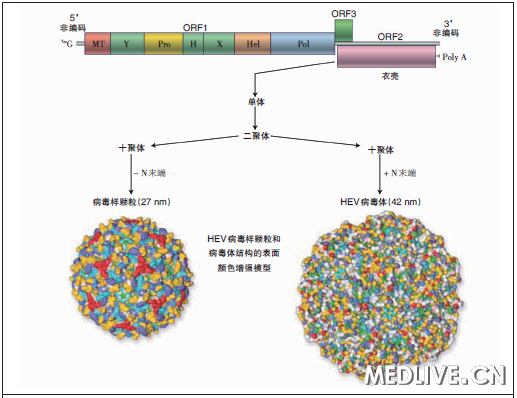
图1 戊型肝炎病毒(HEV)的结构及其RNA 基因组
【病毒RNA的长度大约为7.2 kb,并且有短的5’和3’非编码区以及3个重叠可读框(ORF)。ORF1编码非结构蛋白,包括甲基转移酶(MT)、巯基蛋白酶(Pro)、解旋酶(Hel)和RNA 聚合酶(Pol)以及3 个功能未知的区域(Y、H 和X)。ORF2编码结构衣壳蛋白。ORF3编码一种被认为有多种功能(包括病毒从细胞释出)的小(分子)蛋白。RNA基因组的5’末端有7-甲基鸟苷(7mG)的帽子结构,3’末端被多腺苷酸化(poly A)。病毒体的组装从衣壳单体(有或无N末端区域)的产生开始,单体自行组装成二聚体,随后组装成十聚体。缺乏衣壳N末端的十聚体组装成HEV疫苗和血清学试剂来源的病毒样小颗粒。全长衣壳单体的十聚体使病毒RNA 衣壳化,以形成全长病毒体。】
此后不久,有人在美国人中报告了基因3型HEV导致的急性肝炎病例。后来欧洲、新西兰和澳大利亚也报告了(急性肝炎)病例。在日本和中国,有人辨别出一种不同的猪HEV毒株(基因4型)。在过去几年中,发达国家报告的散发性“地方性”(在当地获得的)基因3型和4型HEV感染病例(包括急性肝衰竭、慢性肝炎、肝硬化和戊型肝炎导致的终末期肝病病例)越来越多。
HEV的特征
HEV是一种小的无包膜病毒,单链RNA基因组长度为7.2 kb,并且包含3个部分重叠可读框(ORF)(两端为短的5’端和3’端非翻译区)(图1)。ORF1编码病毒复制所需的非结构、酶活性(蛋白),ORF2编码包含中和表位的结构病毒衣壳。
ORF3的功能尚不清楚,但它似乎为(病毒从)细胞释出所必需。HEV的基因组结构独特,并且可定义戊型肝炎病毒科,HEV是戊型肝炎病毒科中首个被辨别出的成员(肝炎病毒属)。HEV在细胞质中复制,亚基因组RNA产生衣壳蛋白,全基因组RNA编码非结构蛋白,并且作为复制的模板。
已被辨别出的4种HEV基因型分为2大类。基因1型和2型已被辨别出是导致流行性肝炎的人类病毒,并且与水传和粪-口传播相关。基因3型和4型是在家猪和野猪中常见的猪病毒,并且似乎可感染人类(偶见宿主),因此,这些病毒是人畜共患病(病原体)。
在4种HEV基因型中存在交叉-中和,这表明尽管存在临床和流行病学差异,但它们属于同一血清型。HEV在体外生长差,但最近有人建立了几种基因3型和4型的细胞培养体系。
辨别出HEV RNA中短的人类序列插入片段是一项重要发现,这些插入片段促进了组织-培养适应。值得注意的是,有人在直接分离自有明显的戊型肝炎神经系统并发症患者的HEV RNA中辨别出了相似的人类序列插入片段。这些结果提示重组事件有可能改变HEV的复制能力、组织特异性和致病性,并使该病毒在人类肝炎病毒中显得独特。
在猪以外的几种哺乳动物物种(包括鹿、马鹿、羊、牛、大鼠和兔)中已检出HEV毒株。这些病毒中的一些有可能代表新的HEV基因型,但是大多数与基因型3型和4型相似。
尽管几种病毒已显示在猪中具有感染性,但这些哺乳动物病毒在人类中感染及致病的可能性(即它们的人畜共患可能性)尚不清楚。最近,有人在鸟和鱼中辨别出其他HEV样病毒,但它们很可能是不同属的病毒,不太可能感染人类。
诊断性检测
和其他类型的病毒性肝炎一样,戊型肝炎潜伏期出现病毒血症,并且抗体(IgG和IgM)于临床起病时出现,正好早于血清氨基转移酶水平升高及症状出现(图2)。
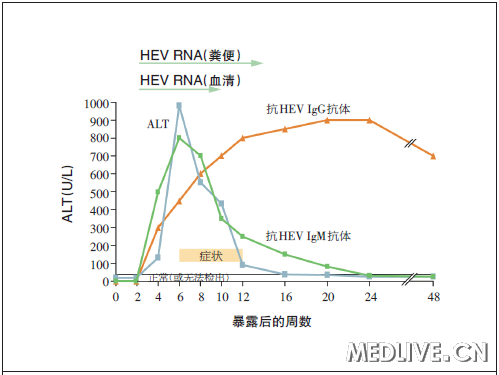
图2 急性HEV 感染的病程
【潜伏期时,在粪便和血清中可检出HEV RNA,随后出现抗HEV抗体IgM和IgG。IgM抗体水平早期达到峰值,并且恢复期时无法检出,而IgG抗体水平继续升高,并且长期持续存在。血清丙氨酸氨基转移酶(ALT)水平升高后不久开始出现临床症状(疲劳、恶心和黄疸)。恢复期HEV RNA从血清中消失,而粪便中可检出的病毒通常持续较长时间(箭)。】
恢复的标志是病毒清除、IgG滴度升高以及IgM水平降低。HEV还存在于粪便中(通常在潜伏期、整个活动性感染期以及恢复初期)。病毒排出的持续时间不一,抗体存在的持续时间也各异。抗HEV IgM抗体仅在3~12个月可检出,而抗HEV IgG抗体持续数年,甚至终身。
抗HEV抗体检测(试剂)(包括IgG和IgM特异性检测试剂)已有市售,但是均没有获得(美国)食品和药物管理局(FDA)的正式批准。遗憾的是,可得到的检测(试剂)的敏感性和特异性变异很大,这有可能解释已发表的不同人群中抗HEV抗体(阳性)率的差异。
在来自英国的研究中,献血人群抗HEV抗体的检出率在用一种市售检测试剂检测时为3.6%,用另一种时为16.2%。相似地,从急性HEV感染(根据急性期检出的HEV RNA证明)患者获取的血清样本中,用一种检测试剂检测时44%的患者样本有反应,用另一种检测时98%有反应。
在检测试剂获得FDA批准前,医师必须依靠当地可用的各种检测。原因不明的急性或慢性肝炎患者应检测抗HEV IgM抗体,阳性结果提示持续感染。血清和粪便中的HEV RNA检测具有证实作用,但当前仍为实验性。在有限的基础上,可从(美国)疾病控制和预防中心得到血清学和病毒学检测。
流行病学
在发展中国家,戊型肝炎既可散发,也可以流行性疾病发生,影响人群中大的比例,并且主要由基因1型导致(墨西哥和非洲部分地区的病例由基因2型导致)。这些地区已发表的成人抗HEV抗体阳性率范围为30%~80%。
在孟加拉国,有人对一般人群和妊娠女性(这类人群尤其易发生急性重型戊型肝炎)队列HEV感染的发生率进行了前瞻性研究。在未限定人群中,包括各年龄的大约1200人中HEV感染的发生率为6.4%。在妊娠女性的两个队列中,HEV感染的年发生率为4.6%和5.6%。
对女性微量营养状态和血清细胞因子水平的评估表明,营养和免疫特征在重型感染的易感性中起了作用。这些结果提示了在努力降低HEV感染相关的发病率和死亡率过程中可能的切入点。
欧洲和美国一般人群的抗HEV抗体阳性率低于亚洲和非洲。然而,1988~1994年基于人群的调查显示21.0%的美国成人有抗HEV抗体,这一比例低于抗HAV抗体(38.3%),但高于抗乙型肝炎抗体(5.7%)或抗丙型肝炎抗体(2.0%)。
抗HEV抗体阳性率随着年龄增长而显著升高,从6~19岁人群的<10%到>60岁人群的>40%。令人吃惊的是,存在抗HEV抗体的特异性危险因素与其他类型肝炎的不同。黑人校正年龄的抗HEV抗体阳性率(14.5%)低于非西班牙语裔白人(22.1%),同性恋男性(23.1%)低于非同性恋男性(23.9%),用可卡因者(16.8%)低于不用可卡因者(23.6%),生活在美国南部者(14.7%)低于生活在东北部(20.8%)、中西部(26.6%)或西部(25.0%)者。男性抗HEV抗体阳性率略高于女性(21.6%对20.4%),经常食用肝脏或内脏者高于不经常食用者(26.5对20.4%)。
最后,在同性恋男性中,人类免疫缺陷病毒(HIV)感染男性的抗HEV抗体阳性率(12.8%)低于无HIV感染男性(19.2%)。美国最近基于人群的调查初步结果显示的抗HEV抗体阳性率总体上低得多,但根据危险因素,(抗HEV抗体阳性率)分布相似。在发展中国家,急性戊型肝炎病例占急性肝病病例的比例大,在欧洲和美国所占比例较小(尽管具体比例未知)。
在发达国家,个别病例和小规模暴发与暴露于猪和食用未煮熟的猪肉或野生猎物有关。确实,对欧洲和美国商品杂货店的猪肝和香肠样本的检测在高百分率样本中辨别出HEV RNA。
此外,实验室分析显示生的或三分熟的肉类中存在感染性HEV。病例报告也将戊型肝炎与食用贝类及输血联系起来,但在未经选择的患者中这些危险因素的总比例低。因此,大多数患地方性戊型肝炎患者报告没有特异性危险因素,例如暴露于猪或食用未煮熟的猪肉或香肠。此外,继发性传播罕见(如果真有发生的话)。在美国只报告了少数病例,其中许多病例被误诊为药物性肝损伤。
临床特征
急性戊型肝炎的潜伏期为3~8周,前驱期短,症状或黄疸期持续数天至数周。在已发表的系列(研究)中,大多数病例为自限性,并且均未导致慢性肝炎。病死率范围为0~10%,平均大约为5%,但在地方性戊型肝炎中,没有急性重型肝炎与妊娠(常见基因1型感染)相关的报告。确实,在美国的急性肝衰竭大型调查中,归因于HEV感染的病例罕见,在成人病例中所占比例<1%。
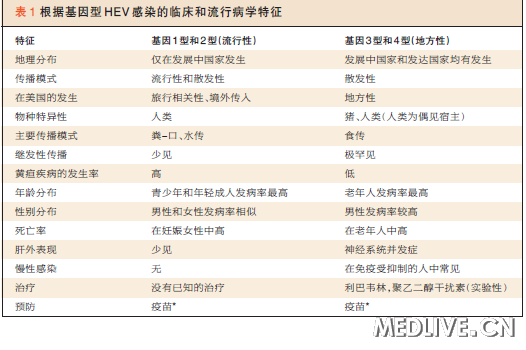
地方性戊型肝炎具有区分其与流行性类型(表1)以及其他类型病毒性肝炎的独特临床特征。特定的年龄和性别分布是地方性戊型肝炎的特征。在大多数病例系列研究中,(患者)平均年龄>60岁,男性多于女性,比例至少为3比1,其他类型病毒性肝炎没有这些特征,并且用危险因素无法很好地解释这些特征。
这些差异有可能反映了根据性别和年龄临床上表现明显的疾病发生率的变异性。例如,在一艘游轮上发生的一次戊型肝炎暴发中, 33例患者中只有7例有黄疸(21%),并且大多数病例发生于老年男性。
这些结果表明,地方性HEV感染通常为亚临床性和轻型,特别是在女性和年轻人中,这有可能解释21%的美国成人有抗HEV抗体但很少有急性肝炎史的原因。
地方性戊型肝炎还有明显的严重并发症谱,包括“慢加急”性肝衰竭、神经系统病症和慢性肝炎。慢加急性疾病是指此前有肝病者迅速出现肝衰竭,腹水和(肝性)脑病的体征。
此前存在的肝病有可能为亚临床性并且未被疑及本病。HEV感染是该临床表型的常见促进因素,并且在多数情况下重型地方性戊型肝炎符合这种临床类型,而不符合典型的急性重型肝衰竭临床类型,后者在甲型肝炎或乙型肝炎时出现。
报告的戊型肝炎肝外表现包括关节炎、胰腺炎和再生障碍性贫血以及多神经根病、吉兰-巴雷综合征、贝尔麻痹、周围神经病变、共济失调和精神错乱等神经系统并发症。这些神经系统表现可掩盖肝损伤,并且肝炎有可能不被怀疑。戊型肝炎自发消退或通过治疗消退后,神经系统症状通常缓解。
慢性戊型肝炎
人们最初认为HEV与甲型肝炎病毒相似,仅导致急性、自限性感染,因此,当有人描述慢性戊型肝炎时是令人惊讶的。慢性感染几乎只在免疫受损者中被辨别出来,包括器官移植受者、接受癌症化疗的患者和HIV感染者。
在血清和粪便中检出的HEV RNA为中高水平,并且可持续数年。血清氨基转移酶水平也异常,并且一些患者有进行性肝病伴纤维化或肝硬化(图3)。慢性HEV感染也有可能发生于没有明显免疫缺陷的成人,尽管这类病例罕见。感染源通常未知,但在少数病例中,输血或器官本身似乎是感染源。在该人群中,HEV抗体检测的不可靠性以及需要直接分子测定以检测HEV感染带来了诊断上的挑战。
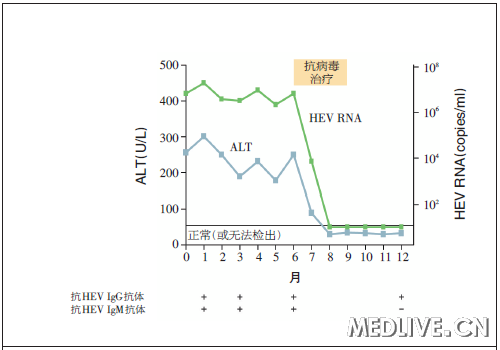
图3 慢性戊型肝炎和抗病毒治疗的应答
【慢性戊型肝炎的特征为血清和粪便中持续存在HEV RNA(通常伴有血清ALT 水平波动性、轻至中度升高)以及低或中等滴度的抗HEV IgG和IgM抗体。聚乙二醇干扰素或利巴韦林抗病毒治疗通常导致血清HEV RNA水平迅速降低,继而血清ALT水平下降。在一些情况下,一旦停止治疗,HEV RNA变得并保持无法检出(提示持续性病毒学应答),通常伴有肝病的长期改善和抗HEV IgM抗体消失。】
实体器官移植后对患者进行监测的研究显示,2/3的获得性戊型肝炎(患者)发生了慢性感染。降低免疫抑制水平导致1/3的患者自发清除病毒。慢性戊型肝炎也对抗病毒治疗敏感。个别病例报告和小型病例系列研究显示,聚乙二醇干扰素、利巴韦林或这两种药物联合在大多数患者中导致病毒清除,并且在高比例患者中导致持续性应答。
单纯利巴韦林(剂量为600~800 mg/d,治疗12周)在至少2/3的慢性戊型肝炎患者中产生持续性病毒学应答。利巴韦林的成功使其用于治疗重型急性戊型肝炎,取得了有希望的结果。然而,目前戊型肝炎的治疗为实验性,尚未制定指南,并且利巴韦林和聚乙二醇干扰素均未获准用于该用途。
预防
在因为戊型肝炎是一种人畜共患病,因此预防可从限制其在动物中(传播)开始。对养猪场的调查显示,大部分猪群有持续感染或既往感染的证据。在来自养猪场的废水径流中检出了HEV的分子证据。这种径流有可能到达饮用水区或贝类收获区。目前,没有关于在商品化猪群中预防HEV感染、隔离感染动物或监测废水径流中HEV的法规。然而,传播的可能性是强化彻底煮熟猪肉[71°C(160°F)加热至少20分钟]和避免(食用)生贝类建议的理由,特别是对于免疫受损者。
有人报告了几个HEV通过输血传播的病例。对混合血浆(plasma pool)的HEV RNA检测显示,西方国家每4000~8000名献血者中有1名携带该病毒。在(美国)国立卫生研究院临床中心的研究中,对约1000名献血者的检测显示22%的抗HEV抗体阳性。
然而,在献血者中未检出HEV RNA,在前瞻性随访的输血者中没有检出输血传播的HEV感染。因此,输血是HEV传播的一个可能但罕见的途径。
戊型肝炎可通过疫苗接种来预防。一项包括1794名尼泊尔军人的对照试验显示,一种重组基因1型HEV疫苗预防感染和临床疾病的有效性为95%。最近,在一项包括>100000名志愿者的基于人群的对照试验中,中国生产的一种重组基因1型HEV疫苗也显示有效性>95%。基因型1型和4型感染均可预防,因此不同的HEV基因型之间存在交叉保护。
结论
戊型肝炎以两种类型出现,这两种类型的临床和流行病学特征不同。流行性类型在发展中国家常见,并且与经水传播、重型急性疾病以及基因1型和2型感染相关。地方性或地方性类型发生于发达国家,并且与食传和人畜共患传播、轻型和典型亚临床疾病以及基因3型和4型感染相关。通过检测抗HEV IgM抗体最容易作出急性戊型肝炎的诊断,尽管当前可用检测的可靠性不高。
因此,美国地方性戊型肝炎的(发生)频率未知。然而,该疾病确有发生,并且有明显的临床特征,最常发生于年龄较大的成人和男性,有时表现为慢加急性肝衰竭或以显著的神经系统并发症为特征。HEV还可导致免疫受损者发生慢性感染(可能为进行性和重型感染,但也可能通过抗病毒药治愈)。
戊型肝炎的研究面临许多挑战。人们对HEV的复制周期、细胞表面受体以及组织和物种特异性了解甚少。迫切需要可靠的抗HEV IgM和IgG抗体检测方法以及HEV RNA的分子检测方法。
发达国家戊型肝炎的流行病学和传播方式令人困惑,还没有完全描述清楚。最后,人们已开发了预防和治疗戊型肝炎的方法,但它们的适用性有待确定。HEV与任何其他人类肝炎病毒不同,人们只在最近才意识到它带来的多重挑战。
3年后,米哈伊尔·巴拉杨用免疫电子显微镜检查自己的粪便样本(他自己服用感染性物质后预先收集),观察到了戊型肝炎病毒(HEV)。随后有人利用从实验性感染的食蟹猴获取的胆汁样本对该病毒基因组进行了分离和测序。
对HEV RNA的测序允许(人们)对其进行进一步的鉴定和开发抗HEV抗体的检测(方法)。灵敏的酶联免疫(吸附)测定显示,抗HEV抗体在美国和其他发达国家是常见的,并且在几种哺乳动物物种(特别是猪)中观察到抗体阳性率高。1997年,有人辨别出一种猪HEV毒株,并将其归类为基因3型。

图1 戊型肝炎病毒(HEV)的结构及其RNA 基因组
【病毒RNA的长度大约为7.2 kb,并且有短的5’和3’非编码区以及3个重叠可读框(ORF)。ORF1编码非结构蛋白,包括甲基转移酶(MT)、巯基蛋白酶(Pro)、解旋酶(Hel)和RNA 聚合酶(Pol)以及3 个功能未知的区域(Y、H 和X)。ORF2编码结构衣壳蛋白。ORF3编码一种被认为有多种功能(包括病毒从细胞释出)的小(分子)蛋白。RNA基因组的5’末端有7-甲基鸟苷(7mG)的帽子结构,3’末端被多腺苷酸化(poly A)。病毒体的组装从衣壳单体(有或无N末端区域)的产生开始,单体自行组装成二聚体,随后组装成十聚体。缺乏衣壳N末端的十聚体组装成HEV疫苗和血清学试剂来源的病毒样小颗粒。全长衣壳单体的十聚体使病毒RNA 衣壳化,以形成全长病毒体。】
此后不久,有人在美国人中报告了基因3型HEV导致的急性肝炎病例。后来欧洲、新西兰和澳大利亚也报告了(急性肝炎)病例。在日本和中国,有人辨别出一种不同的猪HEV毒株(基因4型)。在过去几年中,发达国家报告的散发性“地方性”(在当地获得的)基因3型和4型HEV感染病例(包括急性肝衰竭、慢性肝炎、肝硬化和戊型肝炎导致的终末期肝病病例)越来越多。
HEV的特征
HEV是一种小的无包膜病毒,单链RNA基因组长度为7.2 kb,并且包含3个部分重叠可读框(ORF)(两端为短的5’端和3’端非翻译区)(图1)。ORF1编码病毒复制所需的非结构、酶活性(蛋白),ORF2编码包含中和表位的结构病毒衣壳。
ORF3的功能尚不清楚,但它似乎为(病毒从)细胞释出所必需。HEV的基因组结构独特,并且可定义戊型肝炎病毒科,HEV是戊型肝炎病毒科中首个被辨别出的成员(肝炎病毒属)。HEV在细胞质中复制,亚基因组RNA产生衣壳蛋白,全基因组RNA编码非结构蛋白,并且作为复制的模板。
已被辨别出的4种HEV基因型分为2大类。基因1型和2型已被辨别出是导致流行性肝炎的人类病毒,并且与水传和粪-口传播相关。基因3型和4型是在家猪和野猪中常见的猪病毒,并且似乎可感染人类(偶见宿主),因此,这些病毒是人畜共患病(病原体)。
在4种HEV基因型中存在交叉-中和,这表明尽管存在临床和流行病学差异,但它们属于同一血清型。HEV在体外生长差,但最近有人建立了几种基因3型和4型的细胞培养体系。
辨别出HEV RNA中短的人类序列插入片段是一项重要发现,这些插入片段促进了组织-培养适应。值得注意的是,有人在直接分离自有明显的戊型肝炎神经系统并发症患者的HEV RNA中辨别出了相似的人类序列插入片段。这些结果提示重组事件有可能改变HEV的复制能力、组织特异性和致病性,并使该病毒在人类肝炎病毒中显得独特。
在猪以外的几种哺乳动物物种(包括鹿、马鹿、羊、牛、大鼠和兔)中已检出HEV毒株。这些病毒中的一些有可能代表新的HEV基因型,但是大多数与基因型3型和4型相似。
尽管几种病毒已显示在猪中具有感染性,但这些哺乳动物病毒在人类中感染及致病的可能性(即它们的人畜共患可能性)尚不清楚。最近,有人在鸟和鱼中辨别出其他HEV样病毒,但它们很可能是不同属的病毒,不太可能感染人类。
诊断性检测
和其他类型的病毒性肝炎一样,戊型肝炎潜伏期出现病毒血症,并且抗体(IgG和IgM)于临床起病时出现,正好早于血清氨基转移酶水平升高及症状出现(图2)。

图2 急性HEV 感染的病程
【潜伏期时,在粪便和血清中可检出HEV RNA,随后出现抗HEV抗体IgM和IgG。IgM抗体水平早期达到峰值,并且恢复期时无法检出,而IgG抗体水平继续升高,并且长期持续存在。血清丙氨酸氨基转移酶(ALT)水平升高后不久开始出现临床症状(疲劳、恶心和黄疸)。恢复期HEV RNA从血清中消失,而粪便中可检出的病毒通常持续较长时间(箭)。】
恢复的标志是病毒清除、IgG滴度升高以及IgM水平降低。HEV还存在于粪便中(通常在潜伏期、整个活动性感染期以及恢复初期)。病毒排出的持续时间不一,抗体存在的持续时间也各异。抗HEV IgM抗体仅在3~12个月可检出,而抗HEV IgG抗体持续数年,甚至终身。
抗HEV抗体检测(试剂)(包括IgG和IgM特异性检测试剂)已有市售,但是均没有获得(美国)食品和药物管理局(FDA)的正式批准。遗憾的是,可得到的检测(试剂)的敏感性和特异性变异很大,这有可能解释已发表的不同人群中抗HEV抗体(阳性)率的差异。
在来自英国的研究中,献血人群抗HEV抗体的检出率在用一种市售检测试剂检测时为3.6%,用另一种时为16.2%。相似地,从急性HEV感染(根据急性期检出的HEV RNA证明)患者获取的血清样本中,用一种检测试剂检测时44%的患者样本有反应,用另一种检测时98%有反应。
在检测试剂获得FDA批准前,医师必须依靠当地可用的各种检测。原因不明的急性或慢性肝炎患者应检测抗HEV IgM抗体,阳性结果提示持续感染。血清和粪便中的HEV RNA检测具有证实作用,但当前仍为实验性。在有限的基础上,可从(美国)疾病控制和预防中心得到血清学和病毒学检测。
流行病学
在发展中国家,戊型肝炎既可散发,也可以流行性疾病发生,影响人群中大的比例,并且主要由基因1型导致(墨西哥和非洲部分地区的病例由基因2型导致)。这些地区已发表的成人抗HEV抗体阳性率范围为30%~80%。
在孟加拉国,有人对一般人群和妊娠女性(这类人群尤其易发生急性重型戊型肝炎)队列HEV感染的发生率进行了前瞻性研究。在未限定人群中,包括各年龄的大约1200人中HEV感染的发生率为6.4%。在妊娠女性的两个队列中,HEV感染的年发生率为4.6%和5.6%。
对女性微量营养状态和血清细胞因子水平的评估表明,营养和免疫特征在重型感染的易感性中起了作用。这些结果提示了在努力降低HEV感染相关的发病率和死亡率过程中可能的切入点。
欧洲和美国一般人群的抗HEV抗体阳性率低于亚洲和非洲。然而,1988~1994年基于人群的调查显示21.0%的美国成人有抗HEV抗体,这一比例低于抗HAV抗体(38.3%),但高于抗乙型肝炎抗体(5.7%)或抗丙型肝炎抗体(2.0%)。
抗HEV抗体阳性率随着年龄增长而显著升高,从6~19岁人群的<10%到>60岁人群的>40%。令人吃惊的是,存在抗HEV抗体的特异性危险因素与其他类型肝炎的不同。黑人校正年龄的抗HEV抗体阳性率(14.5%)低于非西班牙语裔白人(22.1%),同性恋男性(23.1%)低于非同性恋男性(23.9%),用可卡因者(16.8%)低于不用可卡因者(23.6%),生活在美国南部者(14.7%)低于生活在东北部(20.8%)、中西部(26.6%)或西部(25.0%)者。男性抗HEV抗体阳性率略高于女性(21.6%对20.4%),经常食用肝脏或内脏者高于不经常食用者(26.5对20.4%)。
最后,在同性恋男性中,人类免疫缺陷病毒(HIV)感染男性的抗HEV抗体阳性率(12.8%)低于无HIV感染男性(19.2%)。美国最近基于人群的调查初步结果显示的抗HEV抗体阳性率总体上低得多,但根据危险因素,(抗HEV抗体阳性率)分布相似。在发展中国家,急性戊型肝炎病例占急性肝病病例的比例大,在欧洲和美国所占比例较小(尽管具体比例未知)。
在发达国家,个别病例和小规模暴发与暴露于猪和食用未煮熟的猪肉或野生猎物有关。确实,对欧洲和美国商品杂货店的猪肝和香肠样本的检测在高百分率样本中辨别出HEV RNA。
此外,实验室分析显示生的或三分熟的肉类中存在感染性HEV。病例报告也将戊型肝炎与食用贝类及输血联系起来,但在未经选择的患者中这些危险因素的总比例低。因此,大多数患地方性戊型肝炎患者报告没有特异性危险因素,例如暴露于猪或食用未煮熟的猪肉或香肠。此外,继发性传播罕见(如果真有发生的话)。在美国只报告了少数病例,其中许多病例被误诊为药物性肝损伤。
临床特征
急性戊型肝炎的潜伏期为3~8周,前驱期短,症状或黄疸期持续数天至数周。在已发表的系列(研究)中,大多数病例为自限性,并且均未导致慢性肝炎。病死率范围为0~10%,平均大约为5%,但在地方性戊型肝炎中,没有急性重型肝炎与妊娠(常见基因1型感染)相关的报告。确实,在美国的急性肝衰竭大型调查中,归因于HEV感染的病例罕见,在成人病例中所占比例<1%。
地方性戊型肝炎具有区分其与流行性类型(表1)以及其他类型病毒性肝炎的独特临床特征。特定的年龄和性别分布是地方性戊型肝炎的特征。在大多数病例系列研究中,(患者)平均年龄>60岁,男性多于女性,比例至少为3比1,其他类型病毒性肝炎没有这些特征,并且用危险因素无法很好地解释这些特征。

这些差异有可能反映了根据性别和年龄临床上表现明显的疾病发生率的变异性。例如,在一艘游轮上发生的一次戊型肝炎暴发中, 33例患者中只有7例有黄疸(21%),并且大多数病例发生于老年男性。
这些结果表明,地方性HEV感染通常为亚临床性和轻型,特别是在女性和年轻人中,这有可能解释21%的美国成人有抗HEV抗体但很少有急性肝炎史的原因。
地方性戊型肝炎还有明显的严重并发症谱,包括“慢加急”性肝衰竭、神经系统病症和慢性肝炎。慢加急性疾病是指此前有肝病者迅速出现肝衰竭,腹水和(肝性)脑病的体征。
此前存在的肝病有可能为亚临床性并且未被疑及本病。HEV感染是该临床表型的常见促进因素,并且在多数情况下重型地方性戊型肝炎符合这种临床类型,而不符合典型的急性重型肝衰竭临床类型,后者在甲型肝炎或乙型肝炎时出现。
报告的戊型肝炎肝外表现包括关节炎、胰腺炎和再生障碍性贫血以及多神经根病、吉兰-巴雷综合征、贝尔麻痹、周围神经病变、共济失调和精神错乱等神经系统并发症。这些神经系统表现可掩盖肝损伤,并且肝炎有可能不被怀疑。戊型肝炎自发消退或通过治疗消退后,神经系统症状通常缓解。
慢性戊型肝炎
人们最初认为HEV与甲型肝炎病毒相似,仅导致急性、自限性感染,因此,当有人描述慢性戊型肝炎时是令人惊讶的。慢性感染几乎只在免疫受损者中被辨别出来,包括器官移植受者、接受癌症化疗的患者和HIV感染者。
在血清和粪便中检出的HEV RNA为中高水平,并且可持续数年。血清氨基转移酶水平也异常,并且一些患者有进行性肝病伴纤维化或肝硬化(图3)。慢性HEV感染也有可能发生于没有明显免疫缺陷的成人,尽管这类病例罕见。感染源通常未知,但在少数病例中,输血或器官本身似乎是感染源。在该人群中,HEV抗体检测的不可靠性以及需要直接分子测定以检测HEV感染带来了诊断上的挑战。

图3 慢性戊型肝炎和抗病毒治疗的应答
【慢性戊型肝炎的特征为血清和粪便中持续存在HEV RNA(通常伴有血清ALT 水平波动性、轻至中度升高)以及低或中等滴度的抗HEV IgG和IgM抗体。聚乙二醇干扰素或利巴韦林抗病毒治疗通常导致血清HEV RNA水平迅速降低,继而血清ALT水平下降。在一些情况下,一旦停止治疗,HEV RNA变得并保持无法检出(提示持续性病毒学应答),通常伴有肝病的长期改善和抗HEV IgM抗体消失。】
实体器官移植后对患者进行监测的研究显示,2/3的获得性戊型肝炎(患者)发生了慢性感染。降低免疫抑制水平导致1/3的患者自发清除病毒。慢性戊型肝炎也对抗病毒治疗敏感。个别病例报告和小型病例系列研究显示,聚乙二醇干扰素、利巴韦林或这两种药物联合在大多数患者中导致病毒清除,并且在高比例患者中导致持续性应答。
单纯利巴韦林(剂量为600~800 mg/d,治疗12周)在至少2/3的慢性戊型肝炎患者中产生持续性病毒学应答。利巴韦林的成功使其用于治疗重型急性戊型肝炎,取得了有希望的结果。然而,目前戊型肝炎的治疗为实验性,尚未制定指南,并且利巴韦林和聚乙二醇干扰素均未获准用于该用途。
预防
在因为戊型肝炎是一种人畜共患病,因此预防可从限制其在动物中(传播)开始。对养猪场的调查显示,大部分猪群有持续感染或既往感染的证据。在来自养猪场的废水径流中检出了HEV的分子证据。这种径流有可能到达饮用水区或贝类收获区。目前,没有关于在商品化猪群中预防HEV感染、隔离感染动物或监测废水径流中HEV的法规。然而,传播的可能性是强化彻底煮熟猪肉[71°C(160°F)加热至少20分钟]和避免(食用)生贝类建议的理由,特别是对于免疫受损者。
有人报告了几个HEV通过输血传播的病例。对混合血浆(plasma pool)的HEV RNA检测显示,西方国家每4000~8000名献血者中有1名携带该病毒。在(美国)国立卫生研究院临床中心的研究中,对约1000名献血者的检测显示22%的抗HEV抗体阳性。
然而,在献血者中未检出HEV RNA,在前瞻性随访的输血者中没有检出输血传播的HEV感染。因此,输血是HEV传播的一个可能但罕见的途径。
戊型肝炎可通过疫苗接种来预防。一项包括1794名尼泊尔军人的对照试验显示,一种重组基因1型HEV疫苗预防感染和临床疾病的有效性为95%。最近,在一项包括>100000名志愿者的基于人群的对照试验中,中国生产的一种重组基因1型HEV疫苗也显示有效性>95%。基因型1型和4型感染均可预防,因此不同的HEV基因型之间存在交叉保护。
结论
戊型肝炎以两种类型出现,这两种类型的临床和流行病学特征不同。流行性类型在发展中国家常见,并且与经水传播、重型急性疾病以及基因1型和2型感染相关。地方性或地方性类型发生于发达国家,并且与食传和人畜共患传播、轻型和典型亚临床疾病以及基因3型和4型感染相关。通过检测抗HEV IgM抗体最容易作出急性戊型肝炎的诊断,尽管当前可用检测的可靠性不高。
因此,美国地方性戊型肝炎的(发生)频率未知。然而,该疾病确有发生,并且有明显的临床特征,最常发生于年龄较大的成人和男性,有时表现为慢加急性肝衰竭或以显著的神经系统并发症为特征。HEV还可导致免疫受损者发生慢性感染(可能为进行性和重型感染,但也可能通过抗病毒药治愈)。
戊型肝炎的研究面临许多挑战。人们对HEV的复制周期、细胞表面受体以及组织和物种特异性了解甚少。迫切需要可靠的抗HEV IgM和IgG抗体检测方法以及HEV RNA的分子检测方法。
发达国家戊型肝炎的流行病学和传播方式令人困惑,还没有完全描述清楚。最后,人们已开发了预防和治疗戊型肝炎的方法,但它们的适用性有待确定。HEV与任何其他人类肝炎病毒不同,人们只在最近才意识到它带来的多重挑战。